Hashimoto-Thyreoiditis: Worauf muss ich bei der Ernährung achten?
Rund um die Ernährung bei Hashimoto-Thyreoiditis kursieren zahlreiche Empfehlungen – von Paleo (Autoimmunprotokoll) über Clean Eating bis hin zu gluten- und milchfreier Kost. Viele dieser Ansätze versprechen Linderung der Beschwerden oder sogar eine Verbesserung der Schilddrüsenfunktion.
Problematisch ist jedoch, dass bislang nur ein Teil dieser Empfehlungen wissenschaftlich gut belegt ist. Häufig werden ethische Überzeugungen (z. B. zu Tierhaltung oder ökologischer Landwirtschaft), individuelle Unverträglichkeiten (etwa gegenüber Gluten, Laktose oder Fructose) und unterschiedliche Theorien zur Krankheitsentstehung miteinander vermischt – was zu Verunsicherung führt und pauschale Ratschläge erschwert. Eine fundierte Ernährungsweise sollte daher immer individuell angepasst und im Idealfall mit medizinischer oder ernährungswissenschaftlicher Begleitung abgestimmt werden.
Lebensmittel, die Sie bei Hashimoto meiden sollten, enthalten …
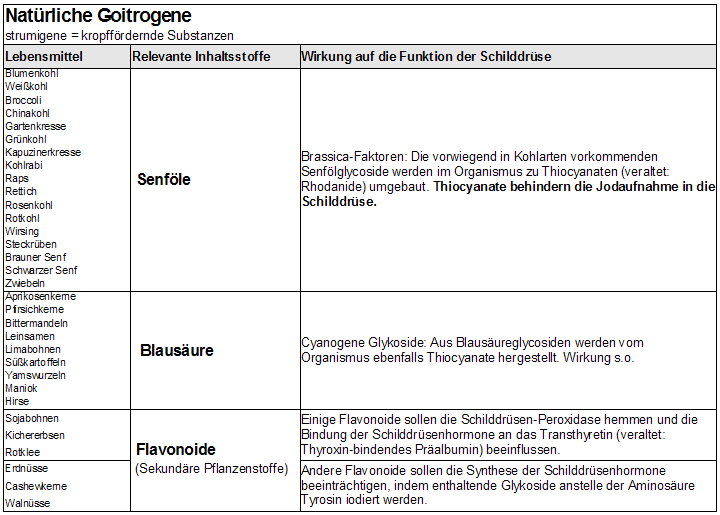
Goitrogene
Isoflavon-haltige Getreide (Soja, Hirse) und thiocyanit-haltige Gemüse (Blumenkohl, Weißkohl, Kohlrabi, Wirsing, Rosenkohl) sollten bei einer als Folge der Hashimoto-Thyreoiditis auftretenden Unterfunktion der Schilddrüse (Hypothyreose) nur in Maßen genossen werden, weil sie die Schilddrüsenhormonproduktion hemmen können. Flavonoide beeinträchtigen die Produktion der Schilddrüsenhormone. Thiocyanate behindern die Aufnahme von Jod (wichtiger Baustoff für die Schilddrüsenhormone) in die Schilddrüse.
Jod
Es ist unter Medizinern allgemein unstrittig, dass hohe Dosen Jod eine Hashimoto-Thyreoiditis auslösen und den Krankheitsverlauf verschlimmern können. Diskutiert wird allerdings darüber welche täglich aufgenommene Menge Jod für Hashimoto-Thyreoiditis-PatientInnen unbedenklich bzw. gefährlich ist. Im Hinblick darf man allerdings nicht vergessen, dass Jod der wichtigste Grundstoff für die Schilddrüsenhormone ist. Und solange nicht der gesamte Tagesbedarf an Schilddrüsenhormonen substituiert wird, brauchen auch Hashimoto-Thyreoiditis-PatientInnen eine gewisse Menge Jod.
Die Einnahme von jodhaltigen Nahrungsergänzungsmitteln sowie der Verzehr von Algenprodukten mit teilweise sehr hohem Jodanteil sollte auf jeden Fall unterbleiben. „Die verschiedensten Algenprodukte werden als Nahrungsergänzungsmittel angeboten. Dazu gehören Süßwasseralgen wie Spirulina oder Chlorella, AFA-Algen und auch verschiedene Meeresalgen-Produkte. Zu den Meeresalgen gehören Braunalgen wie der Blasentang (Fucus vesiculosus), die Sorten Kombu, Wakame und Hijiki. Oft kommen sie unter dem Sammelnamen „Seetang“ in den Handel, Nahrungsergänzungsmittel werden auch oft als Kelp bezeichnet. Angeboten werden aber auch Rotalgen als Flocken oder Kapseln. Diese können besonders viel Jod anreichern, da sich Jod im Meerwasser anreichert und von manchen Algenarten gespeichert wird.“ (Quelle: verbraucherzentrale.de, Link geprüft am 10.06.25)
Im Gegensatz zu dieser schulmedizinischen Sichtweise gibt es vereinzelt Heilpraktikerinnen die Jod auch im Rahmen der Therapie der Hashimoto-Thyreoiditis einsetzen. Dem kann man angesichts der fehlenden Nachweise momentan nur mit Skepsis begegnen. In Deutschland wurde dieses Thema beispielsweise von Kyra Hoffmann und Sascha Kauffmann in dem Buch „Jod. Schlüssel zur Gesundheit. Wiederentdeckung eines Heilmittels“ aufgegriffen.
- Tablettenteiler für das exakte Halbieren oder Vierteln von L-Thyroxin
- Basalthermometer (alternative Diagnose einer Schilddrüsenunterfunktion)
- 7-Tage-Tablettenbox: praktisch auf Reisen
- TSH-Selbsttest → schnelles Ergebnis in nur 10 Minuten
- Thermocase für den wirksicheren Transport der Schilddrüsenmedikamente
Gluten
Gluten bei Hashimoto – Was sagt die Wissenschaft wirklich?
Auf einschlägigen Internetseiten, themenbezogenen Blogs und in sozialen Netzwerken wird häufig der Eindruck vermittelt, dass die Ursachen der Hashimoto-Thyreoiditis längst eindeutig geklärt seien – und dass eine gezielte Ernährungsumstellung, insbesondere der Verzicht auf Gluten, eine Art „natürliche Therapie“ darstellen könne. Dabei wird Gluten oft als Auslöser oder zumindest als Verstärker der Erkrankung dargestellt. Gleichzeitig werden Diätpläne, Nahrungsergänzungsmittel oder spezielle Lebensstile beworben, die angeblich helfen sollen, die Erkrankung in den Griff zu bekommen.
Doch so verlockend diese Erklärungsmodelle und Therapieansätze auch erscheinen mögen: Der wissenschaftliche Beweis für einen klaren Zusammenhang zwischen Glutenkonsum und dem Verlauf einer Hashimoto-Thyreoiditis steht bislang aus. Aktuell gibt es keine allgemein anerkannte medizinische Leitlinie, die einen generellen Glutenverzicht bei Hashimoto empfiehlt – es sei denn, es liegt zusätzlich eine nachgewiesene Zöliakie oder Glutenunverträglichkeit vor.
Was die aktuelle Studienlage betrifft, so existieren mittlerweile mehrere wissenschaftliche Untersuchungen zum Thema. Einige davon deuten darauf hin, dass ein glutenfreier Lebensstil bei bestimmten Betroffenen – insbesondere bei gleichzeitiger Zöliakie – positive Effekte auf Entzündungswerte oder Antikörperspiegel haben kann. Andere Studien wiederum konnten keinerlei signifikante Veränderungen feststellen oder kommen sogar zu gegenteiligen Schlussfolgerungen.
Fazit: Trotz zahlreicher Erfahrungsberichte aus dem Netz und wachsender öffentlicher Aufmerksamkeit ist der Einfluss von Gluten auf Hashimoto bislang wissenschaftlich nicht eindeutig belegt. Wer über eine Ernährungsumstellung nachdenkt, sollte dies idealerweise in Absprache mit einer Ärztin oder einem Arzt sowie einer qualifizierten Ernährungsberatung tun – gerade um sicherzustellen, dass der eigene Körper mit allen notwendigen Nährstoffen versorgt bleibt.
Wie Sie Ihren Alltag mit Hashimoto erleichtern können
Viele Betroffene fragen mich, welche Nährstoffpräparate, Heilpflanzen oder sanfte Kosmetikprodukte wirklich helfen, die Symptome der Schilddrüsenerkrankung zu lindern. Wenn Sie auf der Suche nach wirksamen und bewährten Mitteln sind, empfehle ich Ihnen meine Übersicht mit den bewährten Empfehlungen für Schilddrüsenpatientinnen, die ich über Jahre getestet habe. Dort finden Sie praktische Produkte, die Ihren Alltag spürbar erleichtern können.
→ Bewährte Empfehlungen für Schilddrüsenpatientinnen entdecken
Fructose & Lactose
Es gibt erste Hinweise darauf, dass die unterschiedlichen Kohlehydrate von Hashimoto-Thyreoiditis-PatientInnen nicht so gut vertragen werden. Beispielsweise zeigen Erfahrungen aus der Schilddrüsenselbsthilfe, dass oft begleitend eine Fructose- und/oder Lactose-Unverträglichkeit auftritt. Über einen möglichen ursächlichen Zusammenhang ist jedoch bisher nichts bekannt. Weitere Studien sind notwendig.
„Unter den euthyreoten HT-Patienten konnte ein signifikant häufigeres Auftreten der Fruktose- sowie der Laktosemalassimilation im Vergleich zu den schilddrüsengesunden Kontrollpersonen demonstriert werden. Die Fruktosemalassimilation wurde bei den HT-Patienten mit 48,9% signifikant häufiger als in der Kontrollgruppe nachgewiesen. Im Kontrollgruppenkollektiv hatte eine Fruktosemalassimilation lediglich bei 26,3% der Probanden bestanden. Eine Laktosemalassimilation wurde bei den HT-Patienten mit 42,2% signifikant häufiger als im Kontrollkollektiv diagnostiziert, welches in 21,1% der Fälle eine Laktosemalassimilation aufwies.“ (Quelle: Steffen Heckl, Kohlenhydratmalassimilation bei der Hashimoto-Thyreoiditis, Dissertation 2016, uni-wuerzburg.de, defekter Link entfernt am 23.07.25)
Diesbezüglich ist allerdings interessant, dass in erster Linie die Lactose verteufelt wird – bis hin zu der Empfehlung, dass Hashimoto-Thyreoiditis-PatientInnen Milch und Milchprodukte grundsätzlich vermeiden müssten. Auf mögliche Probleme mit Fructose wird eher selten eingegangen und eigentlich nie zum Verzehr auf Obst oder die angesagten grünen Smoothies geraten.
Lebensmittel, die Sie bei Hashimoto bevorzugen sollten, enthalten …
Selen
Neben Jod ist Selen das einzige Spurenelement zu dem mehrere, verlässliche Studien vorliegen. Aber auch diesbezüglich gilt nicht das Motto „viel hilft viel“ sondern die täglich eingenommene Selen-Dosis sollte bei Hashimoto-Thyreoiditis-PatientInnen zwischen 50 und 300 µg liegen.
Die Kosten der ergänzenden Selen-Therapie bei der Hashimoto-Thyreoiditis werden bislang nur von wenigen privaten Krankenkassen übernommen, so dass die meisten Hashimoto-Thyreoiditis-PatientInnen einen Selbstversuch mit einem frei verkäuflichen Selen-Präparat machen. Im Hinblick darauf ist eine kurmäßige Einnahme von 100 bis 200 μg Selen täglich über einen Zeitraum von 3 bis 6 Monaten sinnvoll.
Um eine Überdosierung zu vermeiden kann es sinnvoll sein bei längerer bzw. höher dosierten Einnahme den Selenspiegel im Blut kontrollieren zu lassen. Die Kosten von ca. 30,- EUR müssen allerdings meistens als IGeL-Leistung selbst bezahlt werden.
Antioxidantien
Bei einer Hashimoto-Thyreoiditis handelt es sich um eine chronisch-entzündliche Autoimmunerkrankung der Schilddrüse. Entzündungen spielen dabei eine zentrale Rolle – und genau hier setzen Antioxidantien an. Diese natürlichen Schutzstoffe helfen dem Körper, sogenannte freie Radikale zu neutralisieren, die Entzündungsprozesse fördern und Zellen schädigen können. Lebensmittel, die reich an Antioxidantien sind, können daher eine wertvolle Unterstützung für Menschen mit Hashimoto sein. Sie tragen dazu bei, das Immunsystem zu entlasten und Entzündungen im Körper zu reduzieren – auch wenn sie natürlich keine Heilung ersetzen.
Besonders empfehlenswerte Lebensmittelgruppen sind:
- Beeren (z. B. Heidelbeeren, Himbeeren, Brombeeren): Sie enthalten besonders viele sekundäre Pflanzenstoffe wie Anthocyane, die stark antioxidativ wirken.
- Grünes Blattgemüse (z. B. Spinat, Grünkohl, Rucola): Diese Gemüsesorten liefern neben Antioxidantien auch wichtige Vitamine wie Vitamin C und E.
- Nüsse und Samen (z. B. Walnüsse, Leinsamen, Chiasamen): Sie enthalten gesunde Fette und Antioxidantien wie Selen und Vitamin E, die für die Schilddrüsengesundheit besonders bedeutsam sind.
- Kurkuma und Ingwer: Diese Gewürze sind für ihre entzündungshemmenden Eigenschaften bekannt und können in die tägliche Ernährung integriert werden.
- Bunte Gemüsesorten (z. B. Paprika, Tomaten, Karotten): Je bunter das Gemüse, desto höher in der Regel der Gehalt an schützenden Pflanzenstoffen.
- Grüner Tee: Enthält sogenannte Catechine – eine Gruppe von Antioxidantien, die Zellstress reduzieren können.
Vitamin D
Es gibt erste interessante und viel versprechende wissenschaftliche Untersuchungen die einen Zusammenhang zwischen der Hashimoto-Thyreoiditis und einem Vitamin D-Mangel belegen.
Aufgrund des geringen Nebenwirkungspotentials kann die Einnahme von täglich 1000 I.E Vitamin D über die Wintermonate hinweg bereits jetzt empfohlen werden. In dieser Dosierung sind entsprechende Präparate in Deutschland weder rezept- noch apothekenpflichtig.
Von höheren Dosierungen – die beispielsweise über ausländische Internetseiten bestellt werden können – ist „in Eigenregie“ eher abzuraten. Stattdessen sollte vorher auf jeden Fall ein Arzt zu Rate gezogen werden, der die entsprechenden Laborwerte kontrollieren und bei einem Mangel geprüfte deutsche Präparate verordnen kann deren Kosten dann in der Regel auch von der Krankenkasse übernommen werden!
Dieser Beitrag enthält einen Affiliate-Link zu Amazon. Wenn Sie darüber kaufen, unterstützen Sie meine Arbeit – für Sie bleibt der Preis gleich.
📚 Psychologische Aspekte der Diagnose Hashimoto-Thyreoiditis
Plötzlich Angst, Schlafprobleme oder Erschöpfung – und niemand findet die Ursache? Vielleicht steckt Hashimoto-Thyreoiditis dahinter – und nicht „nur“ Stress oder Depression.
⭐️⭐️⭐️⭐️⭐️
„Dieses Buch gibt tiefe Einblicke in das Krankheitsbild Hashimoto-Thyreoiditis und grenzt deutlich ab gegen psychische und psychosomatische Krankheitsbilder.“
– Lothar L.
- 📥 Format: Kindle
- 📄 Seitenzahl: 79 Seiten
- ✅ Preis: 3,99 Euro
- 🌱 Für: Einsteiger & Fortgeschrittene
Letzte Aktualisierung: 15. Dezember 2025
Zurück zur Übersicht: Erkrankungen der Schilddrüse verstehen – Symptome, Werte & Therapie